Симптомы
Частота контакта с аллергеном определяет форму болезни, которая может быть острой или хронической.
Выраженность симптоматики определяется длительностью воздействия аллергена, его химическими свойствами и его дозой.
Большое влияние на интенсивность симптомов оказывает и возраст: для молодых людей характерны более выраженные проявления контактной аллергии.
Наиболее типичными проявлениями являются участки покраснения кожи, на которых возможно:
- появление пузырей;
- отёчность кожи;
- интенсивный кожный зуд;
- на месте лопнувших пузырей часто образуются мокнущие дефекты кожи.
Хроническая форма характеризуется утолщением, сухостью кожи в сочетании с усилением кожного рисунка.
Кожные проявления довольно специфичны и развиваются в определённой последовательности:
- в местах контакта с аллергеном сначала появляются красные зудящие пятна;
- поражённые участки кожи становятся чуть более плотными, чем окружающая кожа;
- затем появляются многочисленные, как правило, мелкие пузырьки, заполненные прозрачной серозной жидкостью;
- в связи с сильным зудом в результате расчесов покрышки пузырьков повреждаются и образуется эрозия – мокнущая поверхность, лишённая эпидермиса;
- жидкость, продуцируемая эрозией, высыхая, образует плотные корочки желтоватого цвета.
После заживления эрозий на поражённом участке кожи отмечается шелушение.
На шерсть
Основной причиной развития контактной аллергии на шерсть является содержащееся в ней воскоподобное вещество ланолин.
Симптомы соответствуют перечисленным выше.
Важно заметить, что колючие волокна изделий из шерсти могут механически травмировать кожу, вызывая раздражение, что часто неверно трактуется как контактная аллергия на шерсть, что, конечно же, не соответствует действительности.
Истинная контактная аллергия может развиваться на шерсть определённого животного, то есть при наличии аллергии на овечью шерсть, не обязательно, что она проявится при контакте с верблюжьей.
На диван и постельное белье
Практические повсеместная замена натуральных материалов для обивки мебели и изготовления постельного белья на синтетические материалы, несмотря на свои экономические преимущества для производителей, не добавляет здоровья потребителям этих изделий.
Искусственные полимеры, из которых состоят волокна этих материалов, а также красители, фиксаторы окраски и другие компоненты, использующиеся при производстве синтетических материалов, способны приводить к контактной аллергии.
Но даже натуральное сырьё, обработанное различными химикатами, тоже может привести к проявлениям реакции.
Поэтому, потратившись на новый диван, будьте готовы к неприятным сюрпризам.
Особенностями проявлений реакции на мебель и постельное бельё является локализация во всех частях тела, соприкасающихся с ними, а также усиление симптомов к утру.
На краску для волос
Несмотря на то, что на многих красках для волос присутствует надпись, утверждающая, что данный продукт не вызывает аллергию, верить этому никак нельзя.
Являясь набором довольно агрессивных веществ, она довольно часто становится причиной развития сильной реакции после окрашивания волос.
Проявляется в виде:
- покраснения кожи на участке роста волос;
- а в случае глубокого нанесения состава до корней – и кожи волосистой части головы.
При выраженной реакции может наблюдаться отёк всего лица.
В местах нанесения краски образуются зудящие шелушащиеся пятна, которые без лечения проходят примерно за две недели.
Повторное использование краски того же состава вновь вызывает указанные выше проявления.
Как отличить от пищевой формы
Пищевая форма характеризуется всасыванием аллергена в желудочно-кишечном тракте и его циркуляцией по всему организму.
Поэтому элементы сыпи образуются на всей поверхности кожного покрова, причём они нечасто образуют сплошные участки поражения кожи и никогда не повторяют контуров предметов, соприкасающихся с кожными покровами.
Для контактной же формы характерны локализованные поражения.
А также в ряде случаев очаг поражения может повторять контуры предмета, контактирующего с кожей и вызвавшего аллергическую реакцию.
Диагностика
Зная локализацию поражения, есть возможность сделать предположение о возможном аллергене.
Основным методом диагностики являются кожные аппликационные пробы.
Суть данной методики заключается в следующем. На чистую и обезжиренную кожу накладывают тестируемые материалы, закрывая марлевыми салфетками и фиксируют их лейкопластырем.
Учитывая системность аллергического процесса, место для проведения этой пробы выбирают с учётом наибольшего комфорта для обследуемого.
Это может быть внутренняя поверхность предплечья, наружная поверхность плеча или межлопаточная область.
Часто для проведения исследования используют готовые стандартизированные тесты. Через двое-трое суток оценивают результат.
После снятия с кожи лейкопластыря выжидают около получаса для стихания раздражения на коже и затем учитывают степень выраженности реакции.
Если возникают сомнения в оценке выраженности кожной реакции, следует провести её повторно на следующий день.
Так как кожные проявления истинной аллергической реакции сохраняются от нескольких дней до недели, механическое же раздражение пройдёт через несколько часов.
Важно заметить, что приём кортикостероидных гормонов способен искажать результаты теста, подавляя даже резко выраженные реакции, поэтому кожные аллергические пробы следует проводить не ранее, чем через неделю после их отмены.
Метод кожных проб, несмотря на простоту и удобство, таит в себе некоторые серьёзные осложнения, такие как:
- сенсибилизация организма к веществам из стандартных тест-систем;
- а также возможность резкого обострения аллергического процесса при аппликации причинного аллергена.
Поэтому применение метода должно быть строго обосновано.
Дифференциальная диагностика
Контактную аллергию следует отличать от простого контактного, атопического и себорейного дерматита.
Простой контактный дерматит развивается при:
- воздействии на кожу химических веществ;
- либо при механической травме (трение, сдавливание, термическое воздействие).
Механизм его развития заключается в возникновении воспаления в ответ на повреждение кожи без участия иммунной системы.
Причём признаки воспаления появляются сразу после воздействия агрессивного фактора на кожу, а не спустя какое-то время.
Развитие атопического дерматита часто удаётся проследить ещё с детского возраста. Отмечается:
- сухость кожи;
- кожный зуд предшествует появлению элементов сыпи;
- характерны симметричные поражения сгибательных поверхностей
- контуры поражённых участков обычно нечёткие.
Себорейный дерматит развивается на фоне жирной кожи и локализуется обычно на коже волосистой части головы и носогубных складок.
Поражённые участки покрыты засаленными чешуйками. Зуда при себорейном дерматите, как правило, не бывает.
Следует также иметь в виду, что некоторые препараты, такие как гормональные контрацептивы, тетрациклины и ряд других под воздействием ультрафиолета способны вызывать повреждения кожи.
Отмечается поражение лишь открытых участков кожи, подвергающихся инсоляции. Этот вид поражения называется фотоконтактным дерматитом.
Существуют также фототоксичные дерматиты, при которых кожа повреждается под влиянием веществ, приобретающих свою токсичность в результате ультрафиолетового облучения.
Примером может послужить дерматит, вызванный соком борщевика в солнечную погоду.
Профилактика
Наиболее действенной мерой профилактики контактной аллергии является использование средств индивидуальной защиты при работе с веществами, которые могут вызывать сенсибилизацию организма.
Следует воздержаться от необоснованного местного применения лекарственных препаратов с высокой сенсибилизирующей способностью, таких как:
- местные анестетики;
- фурацилин;
- сульфаниламиды;
- и некоторые антибиотики.
При установлении аллергена, ставшего причиной контактного дерматита, следует избегать его в дальнейшем во избежание рецидивов.
В случае профессиональной формы необходимо рациональное трудоустройство, исключающее дальнейший контакт с причинным аллергеном.
Лечение контактной аллергии
Основой лечения контактных аллергий является исключение контакта организма с аллергеном, ставшим причиной развития заболевания.
В острый период контактного аллергического дерматита на поражённые участки накладываются влажно-высыхающие повязки, пропитанные жидкостью Бурова.
При наличии больших пузырей их предварительно прокалывают, не удаляя покрышку. Эффективно местное применение кортикостероидов.
Тяжёлое течение контактной аллергии является основанием для системного назначения кортикостероидных гормонов.
Для уменьшения зуда часто применяются антигистаминные препараты.
Также могут быть эффективны народные методы лечения:
- компрессы из масляных экстрактов зверобоя;
- шиповника;
- из отвара корней лопуха;
- череды;
- хмеля;
- коры осины;
- облепихового масла.
В той или иной степени, они способствуют уменьшению воспаления и ускорению заживления эрозий.
Клинические формы атопического дерматита в зависимости от возраста.
Атопический дерматит подразделяется на 3 последовательные фазы: младенческий (до 2-х лет), детский (от 2-х лет до 13 лет), подростковый и взрослый (от 13 лет и старше), имеющие различные особенности проявления.
Младенческая форма атопического дерматита наблюдается у ребенка с момента рождения до 2 лет. Излюбленная локализация дерматита: лицо, разгибательные поверхности конечностей, может распространяться на туловище. Характерно мокнутие, образование корок, сухость кожи. Часто атопический дерматит обостряется при введении прикорма и при прорезывании зубов.
Детская форма атопического дерматита (2-12 лет): кожные высыпания преимущественно на сгибательной поверхности конечностей, на шее, в локтевых и подколенных ямках и на тыле кисти. Характерны гиперемия и отек кожи, лихенификация (утолщение и усиление кожного рисунка), папулы, бляшки, эрозии, трещины, расчесы и корочки. Трещины особенно болезненны на кистях и подошвах. Может отмечаться гиперпигментация век из-за расчесывания, появление характерной складки кожи под глазами под нижним веком (линия Денье-Моргана).
Во взрослой форме атопического дерматита выделяется подростковая форма (до 18 лет). В подростковом периоде возможно как исчезновение высыпаний (чаще у юношей), так и резкое обострение дерматита с увеличением площади поражения, поражением лица и шеи (синдром красного лица), области декольте и кожи кистей рук, вокруг запястий и в локтевых ямках.
Взрослая форма Атопического дерматита нередко продолжается в зрелом возрасте. Преобладает аллергическое поражение сгибательных поверхностей в области естественных складок, лица и шеи, тыльной поверхности кистей, стоп, пальцев. Мокнутие обычно свидетельствует о присоединении вторичной инфекции. Но в любой фазе Атопического дерматита типичны сухость кожи, кожный зуд, утолщение кожи с усилением кожного рисунка (лихенификация), шелушение, гиперемия и типичные для каждого возраста высыпания.
При атопическом дерматите формируется порочный круг: зуд — расчесы — сыпь — зуд. К обязательным критериям диагноза относятся зуд, хроническое рецидивирующее течение, атопия у самого больного или родственников и типичные по виду и локализации высыпания. Есть еще много дополнительных симптомов атопического дерматита, не обязательных, но нередко очень ярких. Диагноз Атопический дерматит зависит от исключения таких заболеваний, как чесотка, аллергический контактный дерматит, себорейный дерматит, псориаз и ихтиоз.
Кожа при атопическом дерматите изменена даже вне обострения и на внешне неизмененных участках кожи. Ее структура и водный баланс нарушены. Это диктует необходимость особого ухода за кожей.
Фото кожных проявлений атопического или аллергического дерматита
На лице
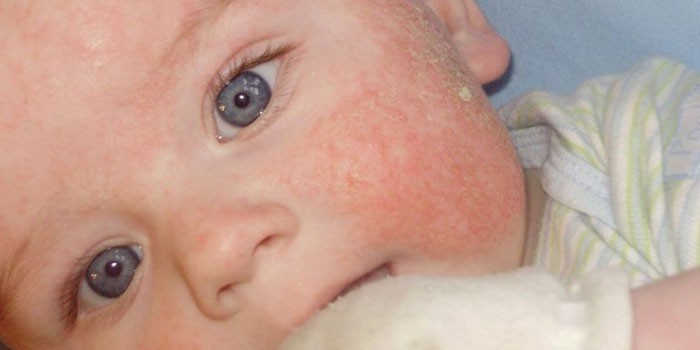
Аллергия у детей на лице протекает в виде крапивницы и поражения дыхательных органов. У ребенка начинается аллергический ринит – появляется бесцветная слизь из носа, отекает носоглотка, глаза слезятся. Малыш может чихать, тереть нос, страдать от насморка более 10 дней. Если за это время не проявляются признаки простуды (температура, боль в горле), то это аллергия.
Серьезными респираторными расстройствами являются астма и бронхит аллергического типа. Они похожи на обычные, но могут становиться хроническими. Самыми тяжелыми аллергическими реакциями являются анафилактический шок и отек Квинке. Первый проявляется затрудненным дыханием, побледнением кожи лица и губ, потерей сознания. Второй еще более опасен – ребенок перестает дышать из-за отека слизистой оболочки, такое состояние требует незамедлительной медицинской помощи.
На теле
Основными симптомами проявления аллергии на теле и животе являются сыпь и волдыри. Ребенок начинает чесаться, плохо спит, появляется дерматит и мокнущие участки кожи – экзема. Острая крапивница сначала находится в месте взаимодействия кожи с аллергеном, при отсутствии лечения поражает все тело. Сыпь переходит в пузырьки, наполненные жидкостью, вызывающие зуд и жжение.
Причины
Самой главной причиной аллергии у ребенка является острая реакция иммунитета на определенные вещества. В ответ на взаимодействие с новыми или неприятными для тела компонентами вырабатываются гистамины, вызывающие отекание, покраснение кожных покровов и сыпь. Причиной кашля и тошноты становится вдыхание пыли, шерсти, пуха, прием в пищу определенных продуктов, нанесение на кожу косметики, лекарственных средств, попадание в тело пыльцы и сигаретного дыма. Также вероятность проявления аллергии увеличивается из-за плохой экологической обстановки, наследственности.
Аллергия у детей до года
Частыми причинами возникновения аллергии у грудных детей называют предрасположенность к болезни и неправильное вскармливание, когда вместо грудного молока ребенок получает искусственную смесь. Это отражается на здоровье малыша – появляются высыпания, шелушения, кишечные колики, диарея, рвота. Для сохранения здоровья тщательно выбирайте смесь для прикорма, соблюдайте рекомендации педиатра и других врачей по кормлению.
Основные аллергены у детей
По медицинским данным аллергические реакции у детей возникают из-за взаимодействия с аллергенами. Вот их основные группы:
- Пищевые – коровье молоко, рыба, икра, раки, омары, устрицы и прочие моллюски. 87% детей страдают от аллергии на яичные белки, многие – на рожь, пшеницу, кефир, сдобу и квас. Сильные аллергены содержат овощи, фрукты, ягоды.
- Непищевые – входящие в состав пищевых продуктов красители, ароматизаторы, эмульгаторы, консерванты.
- Бытовые – домашние животные, внешняя пыль, наполнители подушек и одеял, бытовая химия.
- Пыльцевые – цветут одуванчики, полынь, крапива, лебеда, тополь, акация, пшеница.
- Грибковые – эхинококк, шистосома, аскарида, вирусы.
- Эпидермальные – волокна синтетического происхождения.
Виды аллергии
По видам аллергенов, вызывающих проявление реакций иммунитета, выделяют следующие типы аллергии:
- Пищевая аллергия у детей – самая распространенная, вызывается продуктами питания с большим количеством гистаминов. Встречается у детей до двух лет при дисбактериозе, слишком раннем вводе прикорма.
- На животных – правильнее говорить не на шерсть, а на продукты жизнедеятельности, ею переносимые. Аллергенами становятся слюна, кровь, клетки эпителия, моча, экскременты.
- На пыльцу – начинается после восьми лет. По периоду возникновения реакции выделяют причину: с апреля по май цветут деревья, с июня по июль – луговые травы, с августа по сентябрь – сорняки.
- На лекарства – вызывается пенициллином и его производными. Опасный вид грозит анафилактическим шоком.
- На домашнюю пыль – гипертрофированная реакция на выделения мелких клещей, живущих в пыли.
- На укусы насекомых – пчел, ос из-за яда.
Чем опасна аллергия
Если вовремя не принять меры по устранению аллергических реакций, то можно получить осложнения:
- аллергия становится хронической;
- ребенок получает анафилактический шок или отек Квинке;
- симптомами тяжелых случаев становятся затрудненное дыхание, холодный пот, липкая кожа, судороги;
- при отсутствии лечения может наступить летальный исход.
Чтобы не стать жертвой аллергии, следует проводить профилактику, заключающуюся в следующих правилах:
- вводить в рацион грудничка после года молоко и яйца, после трех лет – орехи, с осторожностью – красные ягоды;
- тщательно убираться в комнате ребенка – дважды в неделю делать влажную уборку, пылесосить;
- исключить использование в квартире большого количества мебели, ковров, мягких игрушек;
- спать на подушке, одеяле и матраце с гипоаллергенными наполнителями;
- установить увлажнитель воздуха;
- чаще гулять при лучах солнца, закаливать ребенка;
- держать в аптечке антигистаминные средства.
Диагностика
Аллергические заболевания у детей диагностируются только после комплексного обследования организма. Его проводит врач-аллерголог, смотрит на жалобы, особенности развития заболевания и условия протекания. После этого происходит назначение диагностики:
- Кожные внутренние пробы – уколом или царапиной аллергены вводятся под кожу предплечья в виде капель. Метод безболезненный, дает предположительный результат. За раз можно провести не более 15 проб. Положительным считается результат появления отеков и покраснений.
- Исследование специфических антител – анализ устанавливает возможную группу аллергенов, является высокочувствительным.
- Провокационные тесты – применяются при непонятных результатах после первых двух методов. При них в нос, под язык и в бронхи вводятся аллергены, и оценивается реакция.
- Элиминационные тесты – проводятся для подтверждения конкретного аллергена. Заключаются методы в удалении аллергических раздражений – назначается диета, дневник, исключается контакт с косметикой, пыльцой.
Как определить, на что аллергия у ребенка
В домашних условиях вопрос, как выявить аллерген у ребенка, тоже может быть решен эффективно. При грудном вскармливании матери нужно пересмотреть диету, исключить аллергены, заменить одну искусственную смесь другой. Во время прикорма женщина тщательно следит за состоянием малыша, его реакцией на продукты. У более взрослых детей определить причину аллергии помогут:
- пищевой дневник;
- внимание к состоянию воды из крана, окружающего воздуха;
- мыть посуду и стирать безопасными средствами;
- замена косметических средств;
- влажная уборка, исключение наличие старой мягкой мебели, ковров, кошек;
- переезд в другое место – если при пребывании не наблюдается аллергии, значит, проблема может быть в клещах, плесени, пыли;
- период проявления аллергии – если это весна или лето, причиной становится цветение растений.
Чем лечить
Первым этапом, с которого начинается лечение аллергии у детей, является удаление аллергена из окружения. Тяжелые случаи лечатся назначенными врачами антигистаминными средствами – мазями, таблетками, уколами. Нелекарственным методом считается десенсибилизация, которая заключается в постепенном вводе в организм малых доз аллергена на протяжении пяти лет. Так тело будет меньше реагировать.
Совместно с антигистаминными препаратами ребенку дополнительно нужно принимать витамины, закаливать иммунитет, наносить мази на поврежденную кожу во избежание образования дерматитов. Суспензии с противоаллергическими свойствами принимаются внутрь, устраняют последствия пищевых аллергий. Мази и кремы снимают воспаления, назальные кортикостероиды облегчают аллергический ринит, бронхолитики – астму, капли для глаз – конъюнктивит.
Народные средства
Помимо медикаментов облегчить аллергические реакции у ребенка могут методы народной медицины:
- отвары ряски, лопуха, одуванчика внутрь;
- ванночки и примочки из череды, валерианы;
- мази с чередой, березовым дегтем;
- прием прополиса, мумие.